Chiều 23/12, Bệnh viện Bệnh Nhiệt đới Trung ương cho biết vừa cứu sống một bệnh nhân là bà V. T. G (62 tuổi, ở Văn Quang, Lạng Sơn) sốc nhiễm khuẩn nặng vì nhiễm xoắn khuẩn vàng da.
Theo đó, gia đình bà V. T. G có xưởng làm mì khô. Bà thường xuyên lấy nước nguồn từ khe đá chảy ra làm nguồn nước chính cho xưởng sản xuất mì. Công việc thường xuyên ngâm chân trong nước nên ít khi nào chân bà khô ráo.
 |
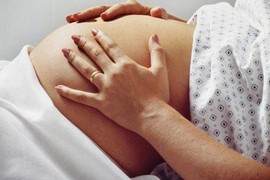
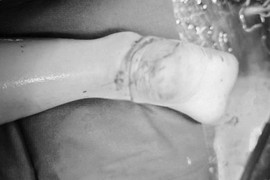
| Bệnh viện Bệnh Nhiệt đới Trung ương thăm khám cho bà V. T. G. Ảnh: BV |
3 năm trở lại đây, chân bà G xuất hiện những nốt phỏng nước nên bà đã mua thuốc về bôi. Tuy nhiên, do chân thường xuyên tiếp xúc với nước nguồn nên các vết phỏng nước không thể khỏi dù vẫn bôi thuốc.
Đầu năm 2024, các vết phỏng nước ở chân bà chuyển biến nặng hơn. Thấy người mệt mỏi, hai chân đau nhức từ đầu gối trở xuống, người sốt nhưng nghĩ mình bị cảm cúm nên bà G cũng không đi khám.
Sau 4 ngày các cơn đau ngày càng tăng dần, chân đau không đi lại được, giọng nói khàn, bà G được gia đình đưa vào bệnh viện địa phương thăm khám. Tại đây, bệnh nhân được làm các xét nghiệm, kết quả cho thấy bà bị nhiễm vi khuẩn không xác định, các chỉ số suy gan, suy thận rõ rệt, huyết áp tụt, bắt đầu cảm thấy khó thở nên được chuyển tuyến đến Bệnh viện Bệnh Nhiệt đới Trung ương.
Theo bác sĩ Võ Đức Linh, Khoa Hồi sức tích cực, Bệnh viện Bệnh Nhiệt đới Trung ương, bệnh nhân được chuyển đến viện trong tình trạng hai chân sưng nề, đau cơ vùng bắp chân, đùi hai bên và đau cơ cẳng tay bên phải, không vận động đi lại được hai bên chân phù nề.
Kèm theo đó, bệnh nhân có tình trạng nặng sốc nhiễm khuẩn, suy hô hấp, suy gan, suy thận, phải dùng thuốc hỗ trợ tim mạch, thở ô xy. Với những biểu hiện lâm sàng, xét nghiệm và yếu tố dịch tễ, các bác sĩ chẩn đoán bệnh nhân bị nhiễm trùng do vi khuẩn Leptospira (xoắn khuẩn vàng da).
Theo bác sĩ Linh, bệnh xoắn khuẩn vàng da là bệnh truyền nhiễm do vi khuẩn hình xoắn ốc Leptospira gây ra ở người và động vật. Ở người, bệnh này gây ra hàng loạt triệu chứng, người mắc bệnh nếu không được chẩn đoán và điều trị kịp thời sẽ gây ra các biến chứng nguy hiểm đến tính mạng.
Với những trường hợp bị nhiễm vi khuẩn Leptospira thường chuyển biến nặng khá nhanh, thời gian điều trị bệnh trung bình từ 10 - 14 ngày với những bệnh nhân đáp ứng tốt với thuốc. Bệnh nhân G cũng rất may mắn khi được nhập viện kịp thời.
Trước đó, sau đợt mưa lũ lịch sử do bão Yagi gây ra tại các tỉnh phía Bắc, Bệnh viện Bệnh Nhiệt đới Trung ương cũng đã tiếp nhận nhiều ca mắc bệnh xoắn khuẩn vàng da gây suy thận nguy hiểm.
Theo ThS.BS Phạm Thanh Bằng, Khoa Cấp cứu, Bệnh viện Bệnh Nhiệt đới Trung ương, cho biết, bệnh xoắn khuẩn vàng da là bệnh truyền nhiễm cấp tính do các xoắn khuẩn thuộc họ Leptospiraceae gây ra.
Leptospira thâm nhập vào cơ thể người qua những vết xước ở da, niêm mạc khi tiếp xúc với nước bị nhiễm khuẩn (đồng ruộng, ao, hồ, vũng nước đọng). Thậm chí nếu tiếp xúc lâu với môi trường nhiễm khuẩn, vi khuẩn có thể xâm nhập trực tiếp qua da, niêm mạc lành.
Cũng theo bác sĩ Bằng, ở Việt Nam, bệnh Leptospira vẫn xuất hiện tản phát, đặc biệt tại các vùng lụt lội, lũ. Dù đã giảm đáng kể so với những thập kỷ trước đây nhưng bệnh vẫn là mối đe dọa sức khỏe đối với những người tiếp xúc trực tiếp với môi trường nước lũ, nhất là các khu vực chăn nuôi gia súc...
Để phòng ngừa bệnh xoắn khuẩn vàng da, bác sĩ Bằng khuyến cáo, các chuồng trại chăn nuôi súc vật, lò mổ… phải cao ráo, dễ thoát nước, thường xuyên được cọ rửa sạch sẽ và khử trùng tẩy uế... Những người làm việc trong môi trường nước lũ hoặc chuồng trại cần trang bị đầy đủ quần áo bảo hộ, ủng, găng tay để giảm thiểu nguy cơ lây nhiễm.























![[INFOGRAPHIC] 10 phát minh vĩ đại thay đổi thế giới](https://images.kienthuc.net.vn/270x180/Uploaded/2025/ayhunwa/2025_02_23/thumb-10-phat-minh-vi-dai_JUWX.jpg)