Thay vì mổ mở, mổ nội soi hoặc nội soi điều trị sỏi mật ngược dòng (ERCP) trong điều trị sỏi mật, với phương pháp lấy sỏi gan – mật qua da (LSGMQD) thì chỉ cần một đường rạch nhỏ ở thành bụng vị trí ngoài gan để đưa ống và dụng cụ vào đường mật trong gan hoặc ống mật chủ ngoài gan vào lấy sỏi. Phương pháp mới này đã được Bệnh viện Bạch Mai ứng dụng thành công trên 30 bệnh nhân.
Khó can thiệp và nhiều biến chứng nguy hiểm
GS.TS Phạm Minh Thông, Phó Giám đốc kiêm Trưởng khoa Chẩn đoán hình ảnh, Bệnh viện Bạch Mai cho biết, sỏi đường mật trong gan (gọi tắt là sỏi gan) có thể nằm trong vi quản tiểu mật, tiểu quản mật, ống gan phải hay ống gan trái, rất thường gặp ở Việt Nam. Nguyên nhân chủ yếu gây bệnh là do ký sinh trùng, do rối loạn chức năng gan như xơ gan, viêm gan do thuốc, viêm gan siêu virus, viêm gan B... gây mất cân bằng các thành phần trong dịch mật, hoặc giảm vận động đường mật...
 |
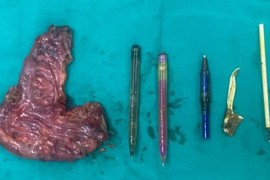
| Can thiệp LSGMQD tại Bệnh viện Bạch Mai. |
Ở giai đoạn đầu bệnh thường biểu hiện đầy trướng, chậm tiêu sau ăn. Khi sỏi gây biến chứng, người bệnh có thể gặp phải một trong ba dấu hiệu điển hình, gọi là tam chứng Charco gồm: 1 - Cơn đau quặn gan như thường xuất hiện sau bữa ăn no, đau dữ dội và đột ngột, có thể lan ra vai phải, làm người bệnh khó khăn khi di chuyển, kéo dài từ 15 phút đến vài giờ và có tính chất chu kỳ. Sốt cao rét run kèm vã mồ hôi. Vàng da, vàng mắt. Điều đặc biệt là loại sỏi này thường dễ gây biến chứng hơn so với sỏi tại các vị trí khác trong đường mật, gây nguy hiểm đến tính mạng như áp xe gan, xơ gan, ung thư đường mật trong gan... và nhiễm trùng huyết là biến chứng đặc biệt nghiêm trọng, nếu không xử lý kịp thời có thể đe dọa đến tính mạng.
Không sẹo mổ và ít biến chứng
ThS Ngô Quang Định, Khoa Chẩn đoán hình ảnh, Bệnh viện Bạch Mai cho hay, ưu điểm lớn nhất của LSGMQD là lấy được sỏi mật trong gan ở cả hai phân thùy trong khi nội soi hoặc mổ mở rất hạn chế. Đặc biệt, phương pháp này chỉ cần gây tê hoặc tiền mê, không có sẹo mổ, ít chảy máu và không gây chít hẹp đường mật sau mổ, lấy được cả những sỏi lớn 4 - 5cm, lấy được sỏi ở cả đường mật thấp và cao...
Tuy nhiên, đây là một kỹ thuật rất khó vì chọc qua gan có thể gây chảy máu và tai biến sau mổ nếu kỹ thuật viên không dày dặn kinh nghiệm. Thao tác của kỹ thuật này người ta sẽ mở một đường vào trong đường mật từ thành bụng cỡ 3 - 5mm, sau đó đưa dụng cụ là giọ (Basket) hoặc bóng nong vào trong đường mật và bơm thuốc cản quang. Dưới sự hướng dẫn của màn hình tăng sáng khi thấy sỏi, giọ sẽ ôm viêm sỏi và bóp nhỏ đưa ra ngoài hoặc bóng nong đẩy xuống tá tràng qua đường sinh lý sẽ đi ra ngoài theo phân. Bệnh nhân chỉ cần mở một đường rất nhỏ nhưng có thể giải quyết được những viên sỏi rất to. Trong quá trình thực hiện bệnh nhân hoàn toàn tỉnh táo, sau phẫu thuật theo dõi từ 24 – 48 giờ rút xông dẫn lưu và ra viện. Biến chứng của kỹ thuật này rất thấp, khoảng 6,8% có thể chảy máu, viêm nhiễm khuẩn đường mật, thủng đường mật. Tại Bệnh viện Bạch Mai đã thực hiện cho khoảng 30 bệnh nhân nhưng chưa có biến chứng.
Mời quý độc giả xem video về tai biến y khoa (nguồn VTV):